オーソモレキュラー栄養療法 (旧 新宿溝口クリニック)
 アクセス
アクセス
- 診療時間
- 平日 9:30-13:00、14:30-18:00
- 休診日
- 木・日祝・第2水午後・季節休暇
お悩み・疾患別治療 SYMPTOMS
- 当院を受診される患者様
- 当院の不妊治療の概要
- 当院の不妊治療の流れ
- 当院の不妊治療法
- 不妊症治療例
- 不妊症治の料金
- よくあるご質問
不妊治療とオーソモレキュラー栄養療法
当院を受診される患者様

こういう患者様こそ
是非当院にご来院ください
- 何度、人工授精、体外受精にチャレンジしても、お子様を授かれず悩まれている方
- 採卵できずに困られている方
- 採卵できてもグレードが良くないことに悩まれている方
- 途中で流産したり、流産を繰り返されている方
当院の不妊治療の概要

不妊治療による出産は増え続け、2017年には全国で56,000人の新生児が体外受精によって誕生するまでになり全新生児の6%を占めるに至りました。それにともない不妊症の治療を専門とする施設も増加し複数の医療機関を受診される患者さんも多くいらっしゃいます。
一般的な不妊症についての解説や不妊治療については、詳細に後述しておりますので参考にしていただけたらと思います。
ここでは、栄養療法を専門とする当クリニックにおける不妊症へのアプローチについてお伝えしたいと思います。
妊娠・出産を希望される患者様にたいする当院の不妊治療は、食事やサプリメントを用いて最適な栄養状態に導くことです。採卵にトラブルがある方、受精後に胚盤胞に至らない方、早期に流産を繰り返す方、妊娠が継続できず流産してしまう方・・・妊娠から出産に至らない原因は多く、それぞれに対して最適な栄養状態が異なります。
当院では、オーソモレキュラー栄養療法で行われている血液検査だけでなく妊娠に関係する項目を追加し詳細な検査を行い、その結果からの食事指導と栄養素の種類と量を選択しています。
経緯
2003年、新宿溝口クリニックとして開設した当時から、不妊治療中の患者さまが栄養療法を希望し受診されていました。その当時は、妊娠や不妊治療にはサプリメントは“不自然”であるという理由で不妊治療の主治医からは禁止されることが多くありました。
ところが食事を変更し適切なサプリメントを用いて栄養状態を整えることによって妊娠が成立し元気な赤ちゃんが産まれるようになるため、不妊治療の主治医には内緒にしながら栄養療法に取り組まれる患者さまが口コミで広がりました。

2009年大阪で開かれた不妊治療の学会に当クリニックの院長溝口が招かれ、妊娠と栄養の関係について不妊治療を専門とする医師へ初めて講演しました。
その後、ビタミンDを充足させることによって妊娠率が改善することなどが多く報告されるようになり、不妊治療を専門にする医師にも栄養と妊娠の関係が注目されるようになりました。
ここ数年は、当クリニック院長の溝口は、不妊治療に関係する学会や研究会などから講演やレクチャーの依頼を数多くいただくようになり、妊娠と栄養の関係する多くの雑誌や書籍などに執筆監修をしています。
当院の不妊治療の流れ

当クリニックを受診される妊娠希望の患者様の90%以上は、すでに不妊治療専門施設にてなんらかの不妊治療を受けられています。
栄養療法を併用して誕生する赤ちゃんには共通する特徴があります。
これらの特徴から第2子を栄養療法を併用して出産したお母さんからは、とにかく育てやすいと感想をいただきます。
- 良く眠ってくれる
- 泣き声が穏やかである
- ほがらかでニコニコしていることが多い
- 肌がきれい
- 風邪をひかない
- 筋肉質で成長が速い
当院の不妊治療法
- 問診によって、これまでの不妊治療の経過を参考に、妊娠・出産にいたらない問題点を把握
初診時に持参いただく他施設の検査データなども参考にします
栄養状態と特有のホルモン系のバランスについて詳細な血液検査を施行し状態を把握 - 1~2か月毎に経過をヒアリングし必要であれば修正
- 初回検査から3~6月後に再検査を行い評価
- 妊娠が確認されたら、妊娠中期、後期にも詳細な検査を施行しフォローアップ

採卵ができない、卵子の質が良くない場合
卵子は他の細胞と比較しミトコンドリアという小器官が大量に存在しています。ミトコンドリアでは酸素を大量に消費することによって、妊娠成立後に必要となる大量のエネルギーを作り出します。ミトコンドリアでは酸素を消費する際には活性酸素が生じます。
これらの特徴から、採卵や卵子の質にトラブルがある場合には、ミトコンドリアの活性に必要な栄養素と活性酸素対策を重視することになります。
必要な栄養素
- ヘム鉄
- ビタミンB群
- ビタミンD
- コエンザイムQ10 など
受精後妊娠成立に至らない場合
精子と受精した卵子は、勢いよく細胞分裂を繰り返します。着床し胎盤からの血流が得られないまでは、卵子そのものが栄養素の供給も賄うことになります。細胞分裂にとって必要な栄養素の重要度が増すのもこの時期になります。
必要な栄養素(上記の卵子の質を上げる栄養素に追加して)
- 亜鉛
- マグネシウム
着床にいたらず妊娠が継続できない場合
分裂した胚盤胞子宮内膜に着床し胎盤が形成され妊娠が継続します。
この過程にある問題点は、子宮内膜が十分に成熟しないことや胎盤形成の時期に十分に血流が得られないことなどが考えられます。
栄養的には子宮内膜を十分に成熟させ、着床後に胎盤がスムーズに作られるようにサポートすることです。
この時期には特有の栄養素を用いて妊娠が安定期になるように注意深くサポートすることになります。
必要な栄養素(既に必要となっている栄養素に追加して)
- ビタミンD
- ビタミンK
- EPA
- ナットウキナーゼ
不妊症治療例
症例1 40歳女性 自然妊娠による出産

他施設における診断
- 不妊症
- 子宮内膜症
治療経過
- 他施設にて不妊治療を2年間継続するも妊娠に至らず
- 強い疲労感と頭痛を頻繁に自覚
- X年9月 栄養療法を希望され当クリニックを初診
- 初診時検査データの所見
・潜在性鉄欠乏
・ビタミンB群の不足
・食後高血糖(血糖値スパイク) - 血糖値スパイクを起こさない食事指導および必要栄養素のサプリメントによる補充
3ヶ月経過
- 眠りの質がよくなる
- 倦怠感が減ってくる
6ヶ月経過
- 身体が楽になり、意欲が出てくる
8ヶ月経過
- 習い事を始める
- ジムに通い運動する
- 月経にともなう不定愁訴の改善
12ヶ月経過
- 自然妊娠
- つわりも軽く順調な経過~出産へ
料金(目安)
| 検査料金 |
|---|
| 「初回基本プラン:52,800円」 + 「妊活セット(女性):7,150円」 = 59,950円 |
| 「初回基本プラン:52,800円」 + 「妊活セット(男性):5,830円」 = 58,630円 |
※追加検査が発生する場合があります。追加検査の料金の詳細などは診療料金をご覧ください。
| 月々のサプリ代 |
|---|
| 3万円~6万円 |
よくある質問(FAQ)
- 不妊治療クリニックで40代になると妊娠が難しいと言われたのですが、栄養療法で効果がありますか?
- 排卵、または採卵が可能な年齢であれば妊娠は可能です。
妊娠に必要な栄養を整えることで、40代で妊娠される方がいらっしゃいます。 - 体外受精を何回もしましたが、うまくいきません(妊娠しない、継続できない、流産を繰り返す、など)。栄養療法で改善する見込みはありますか?
- 当院へ受診される妊娠希望の患者様は、すでに数件の不妊治療専門施設で不妊治療をされています。
栄養状態を整えることで、子宮内膜や卵子の状態が改善することが多く、しっかりと栄養療法を実践することで不妊治療の成果が向上することが期待できます。 - 不育症と言われたのですが、妊娠は可能ですか?
- 不育症の場合には、子宮内膜とともに血流の改善を栄養素を用いて取り組みます。
通常の不育症治療と併用した場合にも支障ありません。 - 卵が取れない、子宮内膜が厚くならない、血液検査の数値が悪い(AMH・ホルモン値)と言われました。栄養療法で改善できますか?
- 妊娠に至らない個別の原因に対する特有の栄養療法を患者さんの血液検査データから行う結果として妊娠に至ることが多くあります。
- 男性側の原因(精子の動きが悪い・乏精子症など)でも栄養療法は効果がありますか?
- 精子の動きや数にも栄養は大きく関係します。
一般的に知られている亜鉛などの栄養を整えることと血液検査データに基づき個別の栄養素の種類と量を選択し補充することで改善が期待できます。 - 栄養療法を実践してどのくらいの期間で効果がでますか?
- 細胞が生まれ変わっていくのにある程度の時間がかかります。
個人差はありますが、まずは3-4ヶ月しっかりと栄養療法を実践されることをお勧め致します。
特に卵子の場合には、栄養状態が整った3か月後の排卵から改善が得られることが多くあります。 - 葉酸のサプリメントを摂って気を付けていますが、妊娠しません。
- 妊娠に必要な栄養は葉酸だけではありません。母体に大きな栄養不足があると、体はまず母体の栄養を優先します。
母体の栄養不足を補い、更に妊娠に必要な栄養を充足することで妊娠につながりやすくなります。
また、サプリメントは同じ栄養量が記載されていても、原材料や製法などの違いから効果はさまざまです。
当院で使用しているサプリメントは医療用のもので、その栄養が体内で作用するために必要な他の栄養素も一緒に配合して作られています。 - なぜ妊娠するために栄養が必要なのですか?
- 受精、着床し、胎児形成されていく途中で非常に多くの細胞分裂が起こり、各段階でさまざまな栄養が必要になります。
母体の健康を維持しながら胎児に必要な分の栄養も足りている状態が大切です。 - 病気もなく不調は特にありません。食事も気を付けていますが、妊娠に栄養療法は有効ですか?
- 自覚症状がなく、病気と診断されない状態でも詳細な血液検査をすることで栄養のトラブルを認めます。
特に妊娠の成立と継続には通常よりも多くの栄養素が必要となることから、適切な栄養素の補充は不妊治療との併用で高い効果が期待できます。 - 妊娠したら栄養療法はやめてもいいですか?
- 妊娠するためだけでなく、妊娠を継続するためにも栄養は必要です。
妊娠中に充分な栄養を摂ることで、つわりが軽くなり、妊娠中の合併症を起こす可能性も低くなります。
当院を受診される患者様は、妊娠中、出産後も「心身が安定して子育てがしやすい」と、栄養療法を続ける方が多くいらっしゃいます。 - 妊娠するためになぜ糖質コントロールをしないといけないのですか?
- 卵子は糖化を受けることによって老化します。糖化反応は、血糖値の上昇に比例して進むため、糖質コントロールが重要になります。
また、糖質摂取が多くなると、血糖値が乱高下して自律神経が乱れたり、糖質の代謝に必要な栄養が大量に消費されたりします。
糖質で空腹を満たすことで、たんぱく質の摂取量が少なくなることが多く、子宮内膜や女性ホルモンの生成に影響が出てきます。
そのため、糖質はしっかりコントロールして体が安定する状態を作ることが大切です。
一般的な治療法
不妊症とは
妊娠を望む健康な男女が、避妊をしないで性交渉をしているにもかかわらず、一定期間(一般的には1年間)妊娠しない状態のことをさします。
また1回ないし2回の妊娠あるいは出産を経験したあとで不妊症になることがあり、「続発性不妊症」といいます。続発性不妊症は男女ともに可能性があります。
子どもが欲しいご夫婦の場合、3か月以内に50%、6か月以内に70%、1年以内に90%近くの方が妊娠しているという統計があります。つまり10組のうち1組は不妊症の可能性が高くなりますが、結婚年齢の上昇とともにこの割合は高くなっているともいわれています。

妊娠のプロセス
妊娠に至るまでには、大きく分けて6つのプロセスがあり、その一つでもトラブルがあると妊娠は成立しません。
妊娠は女性側と男性側の条件がすべてそろって初めて成立する非常に複雑で神秘的な現象です。
この条件がそろっていても、排卵や射精のタイミングがずれていれば妊娠はしませんし、すべてがそろっていても原因不明と言われる不妊も多くあります。
- 正常な卵子が排卵される
- 排卵された卵子が卵管に入る
- 正常な精子が膣内に射精される
- 精子が膣から子宮、卵管を登っていき、卵子に入り込む(受精)
- 受精卵が子宮壁にくっつく(着床)
- 妊娠を維持するためのホルモンが分泌される)
不妊症の原因
妊娠するためには、健康な卵子と精子、そして卵を運ぶための卵管、赤ちゃんを育てる子宮が必要です。
しかし、女性の年齢が上がれば卵子も老化し、卵管や子宮の不調も増えていきます。
近年の晩婚化で、30代を超えてから妊娠を望む女性が増えているのも不妊症が増えている要因だと考えられます。また、女性は30歳を超えると毎年3.5%ずつ妊孕性(妊娠・出産する力)が低下するといわれています。35歳では25歳の女性に比べ生児を得る機会は半分になります。
世界保健機構(WHO)の統計では、不妊症の原因が女性側のみ(41%)、男性側のみ(24%)、男女双方(24%)、原因不明(11%)となっており、不妊症夫婦の約半数は男性にも原因があることが分かっています。
現代社会では男女ともにストレスにさらされることが多く、仕事の帰りが遅い・出張があるなども不妊の原因になるといわれています。

女性側の原因
排卵因子(排卵障害)
通常であれば女性は1ヶ月に1回のペースで排卵が起こります。この排卵が数ヶ月に1回の場合は稀発性排卵、全くない場合を無排卵といいます。排卵は脳の視床下部、脳下垂体、卵巣の3つがうまく連動してはじめて起こります。このどこかに異常があると、うまく排卵が起こらなくなります。
基礎体温が二相にならない、月経が不規則に起こるという場合は、排卵がうまく起こっていない可能性があります。
- ダイエットやストレスによる無排卵:過度のダイエットによる性腺刺激ホルモンや甲状腺機能の低下、強いストレスによる自律神経の乱れが及ぼす視床下部への影響などで無排卵月経になる場合があります。
- 高プロラクチン血症:プロラクチンは下垂体から分泌されるホルモンの一つで、乳汁分泌ホルモンと言われ授乳期に多く分泌されます。排卵を抑える作用があるため、授乳期以外で過剰に分泌されると排卵障害や不妊の原因になることがあります。
- 多嚢胞性卵巣症候群(PCOS):男性ホルモンの分泌が多すぎるために、卵巣の中で原子卵胞が主席卵胞へと成熟していかないため、排卵が起こりにくくなる症状です。
- 黄体化未破裂卵胞(LUF):排卵と同じプロセスは起こっているにも関わらず、卵子が卵胞から飛び出さずに残っている状態です。誰でも一定の頻度で起こっていると考えられますが、何度も繰り返す場合は不妊の原因になります。
卵管因子(卵管通過障害)
卵管は排卵した卵を吸い上げ、受精した卵を育てながら子宮まで運ぶ大切な役割を持っています。
- 卵管閉塞・狭窄:卵子と精子は卵管で受精します。卵管がふさがっていたり、狭くなっている状態では自然妊娠は望めません。クラミジアの感染が原因になると言われていますが、はっきりとした理由は分かっていません。
- 卵管癒着・卵管周囲癒着:クラミジアなどの感染症により卵管内で炎症が起き、卵管内または卵管周囲が癒着している状態です。この症状があると受精率が低下したり、受精しても着床しない可能性が高くなります。
- 卵管水腫:細菌に感染した卵管に炎症が起こり、それが卵管の先の卵管采にまで広がり、膿や水がたまった状態です。卵管水腫があると着床障害を起こし、不妊の原因になります。
子宮因子(着床不全など)
子宮に異常があると、受精卵が着床できなくなったり、流産の原因になったりします。不正出血がある、月経不順、月経痛などの症状がある場合には、早めに検査を受けることをおすすめします。
- 子宮筋腫:子宮筋腫は子宮の筋層にできる良性の腫瘍です。内側に突出する粘膜下筋腫、子宮筋層の中にできる筋層内筋腫、子宮の外側にできる漿膜下筋腫の3種類があり、できた場所や大きさによっては、精子の通過障害、受精卵の着床障害、不育症(流早産)の原因になる場合があります。
- 子宮内膜症:子宮内膜に類似した組織が子宮内膜以外の子宮筋層、卵巣、卵管、腹腔内などに発生して、月経のたびに出血を繰り返す病気です。卵巣の中に発生すると、排卵障害の原因になり、卵管やその周囲にできると、卵管の通過障害や卵管采のピックアップ障害の原因になります。
若年女性の10人に1人がもっているといわれ、また不妊治療をしている3人に1人が内膜症というデータもあります。 - 子宮奇形:腎臓や肺が2つあるように、お母さんのおなかの中にいる時には子宮は2つあり、やがて融合して1つになるのですが、融合不全で生まれてくることがあり子宮奇形となります。 子宮奇形があると、少し着床率が下がったり流産率が上がったりする傾向があります
- 子宮内膜ポリープ:内膜がキノコ状に発育したもので、不妊治療を始める方には高頻度で見られる症状です。ポリープが邪魔をして受精卵が着床できないことがあります。
黄体機能不全
排卵後には、受精卵の着床と発育を促すために黄体ホルモンが卵巣から分泌されます。基礎体温の高温期が10日以上続かず、高温期中期の血中プロゲステロン値が10ng/ml以下の場合、黄体機能不全と診断されます。
抗精子抗体
血液の中に精子に対する抗体を持っていて、精子が入ってくると攻撃して機能を妨げたり動きを止めてしまったりする症状です。数%の人が抗精子抗体を持っているといわれています。 不育症:妊娠はするけれど、流産や死産を繰り返してしまい、結果的に生児を得ることができない症状を不育症といいます。染色体異常による流産は偶発的なものですが、流産を2回繰り返すことを反復流産、3回以上繰り返すことを習慣流産といいます。

男性側の原因
造精機能障害
一定数以上の精子を作る力、形の正常な精子や活動性の高い精子を作る力が低いことをいいます。男性不妊の原因のほとんどが造精機能障害による精液異常です。
精索静脈瘤は、精巣内の血管弁の機能不全で血液循環が悪くなり、精巣近くに静脈瘤ができて睾丸の温度が上がり精子が死んでしまう症状ですが、この原因のケースは少なく、多くは現段階では原因が分かっていません。
精路障害
精巣上体管や精管が詰まり精子が精液に混ざらない閉塞性無精子症、精液が膀胱に逆流してしまう逆行性射精障害があります。
射精障害
怪我などで脊椎が損傷されると、射精障害の原因になります。
性交障害(ED)
EDは男性性器の勃起不全によって性交ができないことをいい、不妊の原因になります。EDの原因には疲労やストレス、心理的な要因による心因性のEDなどがあります。
一般的な検査

感染症の各種検査、ビタミンD、鉄、亜鉛、PRL(プロラクチン)
- 風疹に対する免疫が不十分な妊娠初期の妊婦さんが風疹ウィルスに感染すると、出生児が先天性風疹症候群を発症する可能性があります。妊娠中の女性は予防接種が受けられないため、風疹抗体がない場合は妊娠前に予防接種を受けることが望ましいです。
- ビタミンDや鉄、亜鉛などのミネラル不足が不妊の原因になることがあります。
- PRL(プロラクチン)は出産後に向けて体を作るために、脳下垂体から分泌されるホルモンの一種です。母乳を作れるように乳腺を発達させたり、出産後の育児ができるように子宮収縮を促して体の回復を早めたりする作用があります。出産後すぐに妊娠できないように、排卵を抑制する働きもあります。
また、プロラクチンは女性だけでなく男性にも分泌されており、精嚢腺や前立腺といった性機能の発達にも深く関係しています。そのため、PRLの血中濃度が高いことで、男女ともに生殖機能に影響が出ることがあります。
甲状腺ホルモン(TSH・FT3・FT4・抗TPO抗体・抗Tg抗体)
無症状にもかかわらず、甲状腺の病気が隠れていることがあります。また、甲状腺機能亢進や低下が流産に関わることや妊娠中の甲状腺値により胎児の発育に影響を及ぼすことが判明しています。まずは病気がないか確認が必要です。
AMH(抗ミューラー管ホルモン)測定
卵巣機能をみる重要なホルモンで、卵胞から分泌されます。卵巣機能の予備能を判断する目安になります。
クラミジア検査
クラミジアという性病に感染していないか、または感染したことがないかを調べる検査で、血液検査で調べます。クラミジアに感染すると、子宮や卵管が炎症を起こし、卵管閉塞や周囲の癒着が生じやすくなり、卵子の取り込みができず受精できなかったり、子宮外妊娠を起こしたりする可能性があります。
陽性の場合は、たとえ症状がなくても、夫婦での同時治療が必須です。
基礎体温測定
毎日、朝目覚めたら起き上がる前に、ベットの中で舌下に婦人体温計を差し挟んで基礎体温を測定します。測ったら、基礎体温表に記入。排卵後の高温期がしっかり形成されているかどうかで、その後の卵子状態が変わります。基礎体温測定で大切なことは、高温期がある、2層性になっているだけではなく、きちんとした高温期が2週間続いていることが何より大切です。
子宮卵管通水検査
卵管の詰まりの有無を確認する検査です。卵管が詰まっていると精子と卵子が受精できないため、体外受精が必要になります。子宮内に細いカテーテルを入れ、生理食塩水と空気を混ぜながら注入し、超音波を利用して卵管を映し、卵管通過性をみる検査です。造影剤を使用しないため、それによるアレルギーを心配する必要がなく、またX線を使わないので被爆の心配もありません。
子宮卵管造影
子宮内に入れたカテーテルから造影剤を注入し、卵管から腹腔内に造影剤が拡散していく様子を調べます。卵管の通過の有無や子宮の形状、腹腔内の癒着の有無について検査できます。
卵胞モニター(超音波検査)
卵が入っている水の袋のようなものを卵胞と呼びます。卵巣にあるその卵胞を超音波という機械でみて、発育しているかどうかを確認していきます。
卵胞は自然周期だと平均18~21mmで破れて排卵します。小さめで排卵したり、大きめで排卵したり、またその月経周期によって卵胞サイズが違っていきます。排卵時期を把握してタイミングをとるために必要な検査です。
頚管粘液検査
排卵前にはエストラジオール(E2)というホルモンが分泌されます。そのホルモンに頚管という子宮の出口が反応して粘液を産生し、精子を受け入れやすくします。その粘液の性状や量を検査します。
超音波検査(エコー検査)
超音波を利用し、子宮や卵巣の状態をモニターで確認する検査です。この検査では、子宮の形態確認や筋腫の有無、子宮内膜の状況、卵巣嚢腫の有無、卵胞の発育状態などを確認します。
ヒューナーテスト(性交後試験)
子宮に十分な精子の受け入れができているかを確認する検査です。
性交後試験とも呼ばれ、排卵直前の指定日に夫婦生活をし、翌日頸管粘液を採取して、精子がきちんと運動しているかを確認します。ヒューナーテストが良好であれば、90%以上の確率でその月妊娠します。またヒューナーテストが良好な方は人工授精の対象になりません。
ホルモン検査
血液検査を行い、血中のエストラジオール(E2 女性ホルモン)、黄体形成ホルモン(LH 排卵を誘発するホルモン)、卵胞刺激ホルモン(FSH 卵胞を育てるホルモン)、プロゲステロン(P4 黄体ホルモン 妊娠を維持するためのホルモン)など、4つのホルモンの値から排卵に関係する判断を行います。
子宮がん検査
妊娠・出産に影響するため、子宮頚癌と子宮体癌の検査は妊娠前にすることがすすめられています。
精液検査
男性不妊の基本的な検査です。精液量、精子濃度、精子運動率、奇形率などを調べます。3-4日禁欲した後に、病院で渡された広口の容器に精液を採取します。(禁欲期間が長いと精子の濃度や精液量は見かけ上増えますが、溜まっていた精子は古くなっていて運動率が低いうえ、奇形率も高くなってしまいます。さらに造精能力そのものが低下する可能性もあることなどから、最低でも1週間、できれば3-4日に一度定期的に古い精子を排出し、常に新しい精子を準備することが大切です。)
一般的な治療

タイミング法
経腟超音波検査による卵胞の大きさや子宮内膜の計測、尿中LH、子宮頸管粘膜の状態の観察などにより、排卵日を予測し、効果的な性交渉のタイミングを医師がアドバイスします。
タイミング法のメリットは、保険が適用されるため費用を抑えられること、自然な妊娠に限りなく近い治療法のためご夫婦の負担が軽いことです。
デメリットは排卵が4週間に1回しかないため、仕事が忙しく自宅に戻るのが遅かったり、出張が多かったりすると予測した日に性交渉を行えないことです。
不妊症でない人は、避妊しなければ半年で70%、1年で90%妊娠するほど確率が高くなります。
薬物療法
経口・注射での排卵誘発剤使用や、プロラクチン値が高い場合、それを正常化する薬剤を使用します。
排卵誘発剤→内服剤 クロミッド、セキソビッド、レトロゾール、アナストロゾールなど
注射薬→HMG(フジ・テイゾー・フェリングなど)、rFSH(ゴナールF)
Hcg療法→排卵の促進や黄体機能の賦活
黄体ホルモン療法→黄体機能の維持 内服剤 デュファストン、メドキロン
人工授精
精子が少ない、運動率が悪い、ヒューナーテストが不良である、性交障害がある場合、良好な運動精子を集め、子宮内に注入します。
「人工」といっても、人工なのは子宮内に精子を入れることだけで、そのあとは自然妊娠と同じです。人工授精で妊娠するには卵管が通っている必要がありますし、卵管内で自然な受精が起こらなければ妊娠することができません。そのため、赤ちゃんへの影響もなく、副作用もほとんどない自然妊娠やタイミング療法に近い治療法です。
体外受精
特別な針を用いて卵巣から卵子を採取し、体外で精子と受精させ、受精卵を培養しカテーテルを用いて子宮に戻します。
体外受精で受精が起こらなかったあるいは、体外では受精が困難なほど精子の状態が悪い場合に、細い針を使い卵子の中に精子を1個注入する顕微受精(卵細胞質内精子注入法:ICSI)を行います。
総称してART(高度生殖医療)と呼ばれています。
不妊治療の
患者様のご来院エリアマップ
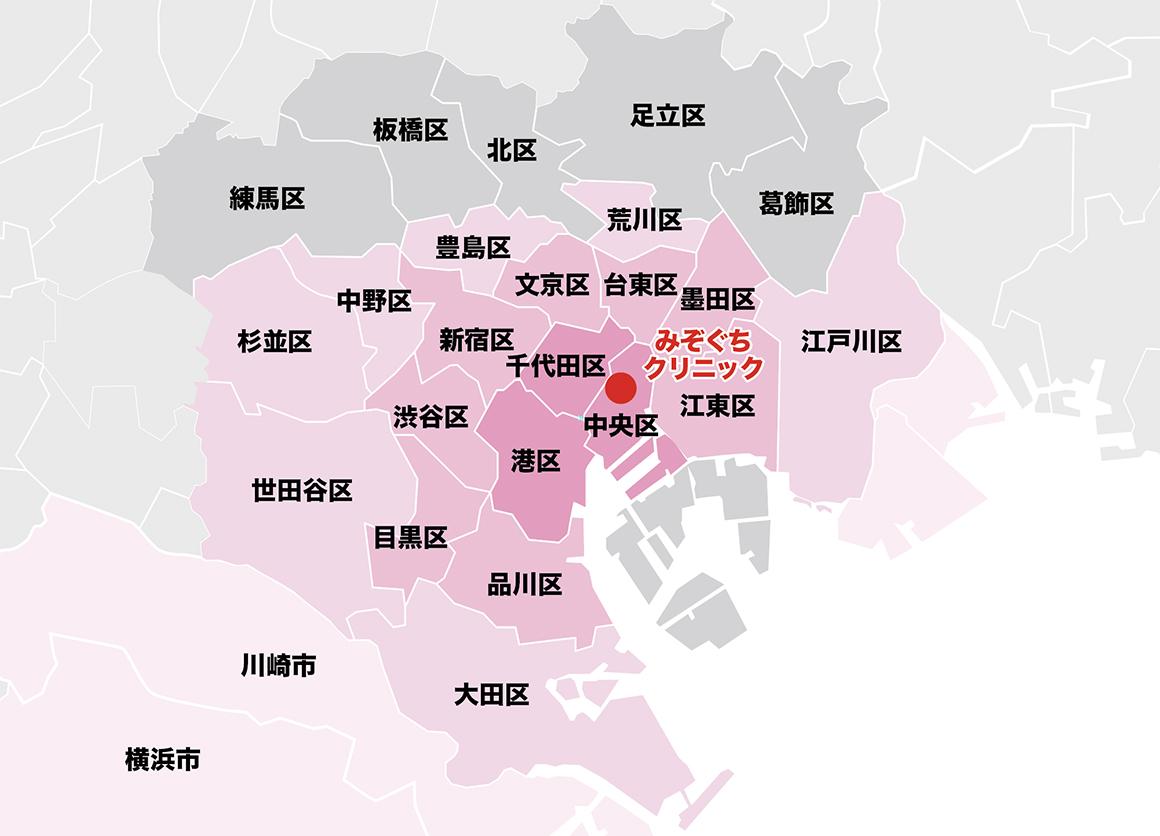
みぞぐちクリニックは、東京都中央区八重洲に位置し、JR東京駅八重洲北口から徒歩4分の八重洲仲通りビル11階に位置します。
八重洲は東京都23区の中央区に位置し、千代田区・港区・台東区・江東区に接しており、患者様も多くご来院しています。
また、山手線の沿線上の方も多くいらっしゃり、品川区・目黒区・渋谷区・新宿区・文京区・台東区・墨田区・江東区などからも患者様は多くいらっしゃっています。
都内で遠い区でも、23区内では多く患者さんはいらっしゃっていて、大田区・世田谷区・杉並区・中野区・豊島区・荒川区・江戸川区からも毎月ご来院されています。
また東京都ではないですが、川崎市や横浜市など県外からも不妊治療の患者様がいらっしゃっています。
不妊治療の治療をお考えの方は、ぜひ一度当院の無料カウンセリングをご利用ください。
記事執筆者

医療法人 回生會 理事長
みぞぐちクリニック 院長
溝口 徹
所属・資格
- 栄養解析医
- 栄養解析レポート監修
- 社)オーソモレキュラー栄養医学研究所 代表理事
- 日本抗加齢医学会 評議員
- 2018年国際オーソモレキュラー医学会 Hall of Fame
- 2020年第2回日本オーソモレキュラー医学会総会 会頭












