オーソモレキュラー栄養療法 (旧 新宿溝口クリニック)
 アクセス
アクセス
- 診療時間
- 平日 9:30-13:00、14:30-18:00
- 休診日
- 木・日祝・第2水午後・季節休暇
お悩み・疾患別治療 SYMPTOMS
- 統合失調症とオーソモレキュラー栄養療法
- オーソモレキュラー栄養療法からみた統合失調症の原因
- 当院での統合失調症の治療法
- 統合失調症治療例
- 料金(目安)
- よくあるご質問
- 統合失調症とは
- 統合失調症の症状と経過
- 統合失調症の原因
- 統合失調症の診断
- 統合失調症の治療
統合失調症とオーソモレキュラー栄養療法
当院で行っているオーソモレキュラー栄養療法は、1950年代にカナダの精神科医エブラム・ホッファーが中心となりはじまりました。
ホッファー先生は、ナイアシンを中心とするオーソモレキュラー栄養療法によって統合失調症をはじめとする多くの精神疾患を治療されていました。
ホッファー先生には、生前に交流させていただき直接多くを学ばせていただいたことは今でも自分の中で貴重な財産となっています。
写真は、2004年カナダのビクトリアにあったホッファー先生のクリニックを始めて訪ねた時のものです。
当時86歳のホッファー先生は、午前中診療されランチタイムには自分で車を運転し近くの大学内のレストランまで連れて行ってくれました。

夕食時には、ホッファー先生があるご夫婦を紹介してくれました。そのお二人は、統合失調症と診断され投薬治療をされていた方です。
ホッファー先生によるオーソモレキュラー栄養療法で改善され投薬も不要となり結婚されたとのことでした。
自分にとって統合失調症の患者さんが服薬せずに社会復帰されることは、想像もできないことだったのでショックを受けたことを覚えています。
一般的な統合失調症に関する内容は、後述していますので参考にしてください。
そして自己判断による減薬や断薬は予期せぬ症状の変化や増悪を起こすことになりかねません。
オーソモレキュラー栄養療法を併用し症状の改善を慎重に評価しながら、経験豊かな精神科医の指導に基づいて適切な処方を指導してもらうようにしてください。
オーソモレキュラー栄養療法からみた統合失調症の原因
ホッファー先生は、精神科医になる以前はビタミンの科学者でした。
ビタミンB群の一種であるナイアシンの欠乏症であるペラグラの患者さんには、統合失調症で認められる幻覚や妄想などの精神症状を訴える方がいます。
ホッファー先生は、統合失調症の原因としてナイアシンの不足があることを唱え、それを実証するために医学部へ入学し精神科医になられたのです。

現代のオーソモレキュラー栄養療法においても、精神症状の改善にはナイアシンは欠かすことができない栄養素であることから、脳の機能のトラブルにナイアシン不足が関係していることは容易に想像できます。
また2011年には、通常の治療では改善が得られず長期間の入院を継続している統合失調症の患者さんには、ビタミンB6の不足によって起こる、体内の糖化反応が進んでいることが報告されました。
糖化反応とは、摂取した糖質を処理できず、体や脳の機能に支障が生じることです。
このことは糖質制限食によって症状が改善する患者さんがいらっしゃることからも理解することができます。
当院での統合失調症の治療法
検査
栄養解析基本セット
初診のときに受けていただきます。血液検査によって栄養状態を詳細に把握し改善のために必要な栄養素の種類と量を決める参考にします。
その他の検査
病歴や家族歴、さらに受診時の症状などから必要と判断される場合には、追加の検査項目を提案することがあります。
- ピロリ菌抗体
- IgG遅延型食物アレルギー
- カンジダ関連検査
- 5時間糖負荷検査 など

治療の流れ
各種検査結果に基づき食事方法と必要となるサプリメントの種類と量を決めます。
統合失調症の患者さんへ行う食事指導では、糖化反応を進めないために糖質制限食は全員の方へ指導されます。
糖質制限食と聞くと、糖質を全く食べないことを想像されるかもしれません。
統合失調症の患者さんにとっての糖質制限食は、血糖値をスパイク状に急上昇させないことが目的なので、糖尿病の治療やダイエットを目的とした厳しく糖質を控える糖質制限食ではありません。
また消化管のトラブルが精神症状と関係していることが予想される場合には、その原因に応じた食事指導が行われます。
多くの場合には、小麦と乳製品を除去するグルテンフリーカゼインフリー(GFCF)が指導されます。
小麦と乳製品を除去するときには、2週間程度しっかりと除去することが効果を評価するために重要になります。
個々の患者さんの改善のために最適な食事への変更とサプリメントの摂取を行い3~6カ月毎に基本栄養セットによる検査を行い症状の変化だけでなく血液検査データの変化も評価します。
症状が落ち着き検査データも良好なときには、年に1回程度の検査を継続される患者さんも多くいらっしゃいます。
統合失調症治療例
50歳代 男性

病歴
- 23歳時:妄想などの精神症状から統合失調症の診断となる。その後、投薬治療を継続していた。
- 28歳時:精神症状の増悪により入院加療となり、それ以降、約25年間入院を含む多剤併用の投薬治療を継続されていた。
- 49歳時:入院加療中の外泊などを利用しナイアシンやビタミンB群などのサプリメントを摂取するようになる。徐々に精神症状の改善傾向を認め退院へ向けてのリハビリが始まる。
- 50歳時:退院を機会に当院での加療を希望されオーソモレキュラー栄養療法に取り組むようになる。
2017年初診時の投薬
レボトミン、ゾルビデム、トラゾドン、リスペリドン、パロキセチン、アキネトン、エチゾラム、ベンソム、ロラゼパム、エチゾラム
初診時の検査データからの栄養状態などの評価
- 酸化ストレスの亢進
- 血糖調節障害
- 潜在性鉄欠乏
- ビタミンD不足
- 慢性炎症
- ピロリ菌感染
治療
食事指導
- 血糖値の乱高下を防ぐための糖質摂取方法
- タンパク質摂取の増加
- ω3系脂肪酸を増やす
サプリメント
- ビタミンB群
- ヘム鉄
- ビタミンD
- EPA
- プロテイン
- ビタミンC

症状の経過
オーソモレキュラー栄養療法を始める以前は、多剤の抗精神病薬を服用していたにも関わらず、罵倒・叱責する内容の幻聴が連日聞かれていたため、強い不安感を感じていた。
オーソモレキュラー栄養療法施行によって、同様の投薬内容においても幻聴が改善し、体力がついてきた感覚があり日常生活の質が改善。
症状の改善とともに外来によって抗精神病薬を徐々に減量することになる。
オーソモレキュラー栄養療法施行2年経過時、すべての抗精神病薬が不要となる。通所デイサービスを休むことなく、作業も順調にこなすことが可能となる。
入院前に取得し継続していた運転免許証を利用し車の運転も再開。80歳を超えた両親を乗せて近所のスーパーマーケットまで買い物へ行くことも可能となる。
障碍者雇用によって就労も可能となり日々仕事をこなすようになる。
料金(目安)
| 初回基本プラン |
|---|
|
52,800円 初回基本プランに含まれるもの ・詳細な血液検査+栄養解析レポート+サプリメントレポート ・診察料 5回分 |
※追加検査が発生する場合があります。追加検査の料金の詳細などは診療料金をご覧ください。
| 月々のサプリ代 |
|---|
| 2万円~6万円 |
よくある質問(FAQ)
- 長年薬をたくさん飲んでいます。オーソモレキュラー栄養療法で改善できますか?
- 事例にもありますように、長期間服薬されている方でも栄養を整えることで改善は可能です。
- どのくらいの期間で減薬・断薬ができますか?
- 今までの治療期間や服薬量、栄養状態によってさまざまです。定期的に採血をしながらお体の状態をみて少しずつ主治医(かかりつけの病院)の元で減薬していきます。早い方で3か月経過時からです。断薬まではお薬の内容や服用量によって大きく異なります。自己判断はせず、焦らずゆっくり主治医(かかりつけの病院)の元で減薬していくことがポイントです。
- みぞぐちクリニックで薬の処方はできますか?
- 当院では薬の処方は行っておりません。かかりつけの病院とオーソモレキュラー栄養療法を併用していくかたちで治療を進めます。
- 自立支援医療制度を使って受診はできますか?
- 当院は完全自費治療のため、自立支援医療制度の利用はできません。ご予算に合わせて治療プランをご提案させていただきますのでご相談下さい。
- 統合失調症の治療としての糖質制限はどの程度必要ですか?
- 個人差はありますが、血糖スパイク(急激な血糖の上がり下がり)を作らないような食事が基本になります。血液検査で、どの程度血糖コントロールができているかを診て判断することができます。
- 統合失調症の検査になぜIgG遅延型食物アレルギー検査が必要なのですか?
- 腸の炎症が強い場合には、多くの精神症状が増悪することが知られています。IgG食物アレルギーが陽性の食材には、腸の粘膜を刺激し炎症を作ることがあるため検査をお勧めすることがあります。
一般的な治療法
統合失調症とは
統合失調症は、考えや気持ちがまとまらなくなる状態が続く精神疾患です。
約100人に1人がかかると言われています。日本では約80万人と推定され、決して特殊な病気ではありません。
思春期から40歳くらいまでに発症しやすい病気です。
発症後の経過は長期に及ぶことが多いですが、新しい薬や治療法の開発が進んだことにより、多くの患者さんが回復を期待できるようになってきています。

統合失調症の症状と経過
統合失調症には、健康なときにはなかった状態が現れる陽性症状と、健康なときにあったものが失われる陰性症状があります。また、認知機能の障害もみられます。

症状
陽性症状
よく知られているのが幻覚、幻聴と妄想です。実際にはないものをあるように感じる知覚の異常で、中でも周りの人には聞こえない声が聞こえる幻聴が多くみられます。
自分の悪口やうわさなどが聞こえてきたりして、人間関係に影響が出てきます。
妄想とは、明らかに誤った内容を信じてしまい、周りが訂正しようとしても受け入れられない考えのことで、嫌がらせをされているといった被害妄想、テレビやネットが自分に関する情報を流していると思い込んだりする関係妄想などがあります。
こうした幻覚や幻聴、妄想は患者さんには現実に起こっているように感じられるので、病気が原因にあるとはなかなか気づくことができません。
陰性症状
感情表現が少なくなる、意欲の低下などがあります。単なる気分の高揚や落ち込みではなく、感情そのものの表現が乏しくなります。他の人と視線を合わせなくなり、動きのない表情をします。
他の人の気持ちに共感したりすることも少なくなり、外界への関心を失っているようにみえます。
何らかの目的をもって行動を始めたり、それを根気よく持続することができなくなります。集中力も低下し、一度に多くの物事に対処するのが困難になります。
思考力が低下するため、会話の量も少なくなります。話しかけても短い、途切れとぎれの返事になったり、まったく答えられないこともあります。他の人との関わりを避け、引きこもりの生活になることがあります。
認知機能障害
認知機能とは、記憶、思考、理解、計算、学習、言語、判断などの知的な能力を指します。統合失調症では、これらの認知機能の障害がみられ、生活・社会活動全般に支障をきたします。
周囲のさまざまな情報や刺激に対して、取るに足らないものを無視して必要なものだけに集中することができません。例えば会話の最中に周囲の動きや物音にとらわれて、落ち着きがなくなるなどの行動がみられます。
また、ある情報や刺激に対して、過去の記憶の情報に適切に照合することが難しくなります。細かなことにこだわって全体を把握できなかったり、言葉に隠された意味や比喩などを理解することができないことがあります。
他にも、さまざまな情報に対して、類似点と相違点を区別して物事をグループに分けて概念化する機能が低下しています。整理整頓ができない、手順よく料理ができないなどの不具合が生じます。

経過
統合失調症の経過は、その段階により前兆期・急性期・消耗期(休息期)・回復期に分けられます。
1. 前兆期
特に目立った症状はありませんが、発症の前触れのような変化があり何となく変だと感じるようになります。
眠れなかったり、イライラしたり、集中力が低下するなどの症状が続きますが、これらは誰もがよく経験することのため、本人も周囲の人も気づかないケースが多いです。
2. 急性期
幻覚や妄想など統合失調症特有の陽性症状が目立つ時期です。自分の中で何かが変だと感じながらも、自分が病気だと思えず、他人から見ておかしな行動をすることがあります。また、周囲の出来事に敏感になり、不安や緊張を強く感じたりします。
3. 消耗期(休息期)
幻覚や妄想など統合失調症特有の陽性症状が目立つ時期です。自分の中で何かが変だと感じながらも、自分が病気だと思えず、他人から見ておかしな行動をすることがあります。また、周囲の出来事に敏感になり、不安や緊張を強く感じたりします。
3. 回復期
少しずつ元気が出てきて、心も体も安定してくる時期です。焦らずゆっくりと生活の範囲を広げていき、同時に再発予防にも取り組むことが大切です。
早く治療を始めるほど、回復も早いと言われているので、周囲が様子に気づいたときは早めに専門機関に相談してみることが重要です。
統合失調症の原因
統合失調症の原因はまだはっきりとわかっていませんが、脳内で情報を伝える神経伝達物質のバランスが崩れることが関係しているのではないかと言われています。
統合失調症になりやすい要因をいくつかもっている人が、仕事や人間関係のストレス、就職や結婚など人生の転機で感じる緊張などがきっかけとなり発症するのではないかと考えられています。

統合失調症の診断
統合失調症は症状や現れ方が多彩であるため、発症初期の症状があまり目立たない段階では気づかない場合が少なくありません。
また、本人に自覚がない、いわゆる“病識がない”状態では受診を拒否することも多く、家族や周囲の人との意見が食い違って、なかなか受診に結びつかないこともあります。
統合失調症の診断は、本人または家族との問診を中心に進められます。
成育歴、既往歴、家族歴などの情報も診断には欠かせません。
患者さんの対人不振が強かったり、興奮状態にあったりなど意思の疎通が困難な場合は家族への問診を中心に進められます。
統合失調症の診断基準としてはWHO(世界保健機構)の国際疾病分類である「ICD-10」と、米国精神医学会の「DSM-5」の2つが主に使われています。
これらの診断基準では、統合失調症にみられる症状を記述した診断項目を多数あげて、それらに当てはまる項目がいくつあるかによって決めるようになっています。
現れている症状が、統合失調症とは別の精神病性障害から生じるものなのか、あるいは気分障害や人格障害が統合失調症と似た症状を呈しているのかを見極めなければなりません。
また、統合失調症に似た症状を示す病気はさまざまあり、それらの病気との鑑別診断のためにCTやMRI、髄液検査や血液検査などが行われることもあります。
鑑別が必要な病気には、短期精神病性障害、統合失調様障害、妄想性障害、統合失調感情障害、躁鬱病(双極性障害)、統合失調型人格障害、脳腫瘍、ウイルス性脳炎、側頭葉てんかん、せん妄、甲状腺疾患、薬物の使用から生じる精神症状などがあります。

統合失調症の治療
統合失調症の治療は薬物療法が基本で、専門家と話をしたりリハビリテーションを行う心理社会療法を組み合わせて行います。
脳の神経伝達物質の機能異常によって症状が現れることは明らかにされていることから、薬物療法は主にその機能異常を調節して症状を抑えるために用いられます。
主に使われる薬は抗精神病薬で、中心となる症状を抑えることを目的に使用されます。
場合によっては、抗不安薬、睡眠薬、抗うつ薬、気分安定薬などを使うこともあります。
薬をいつまで続けるのかは、個人差があり一口には言えません。症状の安定をみながら、減量や増量を行い調整していきますが、その判断は専門医でなくては難しいものです。
治療によって急性期の激しい症状が治まると、その後は回復期となり、徐々に長期安定にいたるというのが一般的な経過です。
全く症状が出なくなる人もいますが、症状がなくなったからといって自分だけの判断で薬をやめてしまうと、しばらくして再発してしまうことも多いので注意が必要です。
薬物療法だけでなく患者さん本人および家族への心理社会療法を併せて行うことが良好な予後に欠かせないこともわかっています。
病気の自己管理の方法を身につけたり、社会生活機能のレベル低下を防ぐ訓練などを行うもので、精神療法やリハビリテーションが含まれます。
就労支援などの社会的サポートも重要です。
自己判断をせず主治医や専門家の意見を聞き、相談しながら治療を進め、安定した後も再発を防止していくことが大切です。
参考
統合失調症に関する一般的な内容や治療法などについては下記のホームページを参考にしてください。
統合失調症の
患者様のご来院エリアマップ
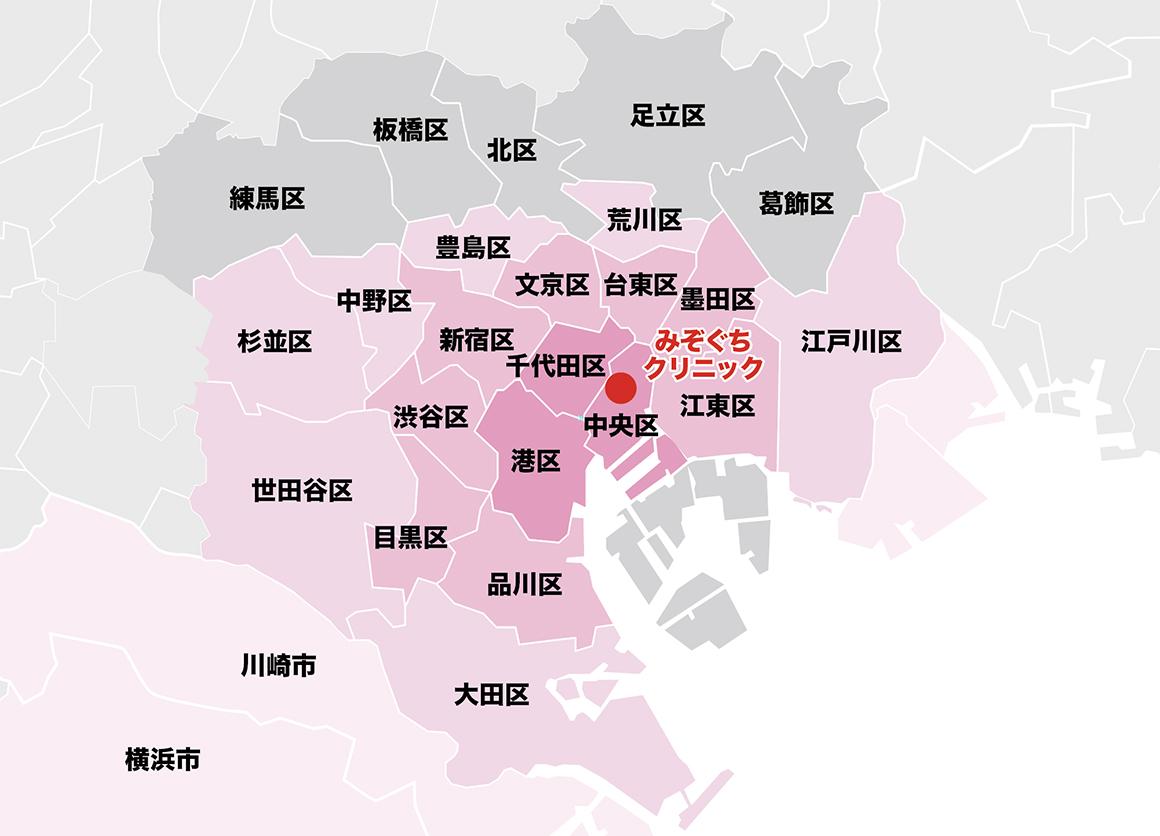
みぞぐちクリニックは、東京都中央区八重洲に位置し、JR東京駅八重洲北口から徒歩4分の八重洲仲通りビル11階に位置します。
八重洲は東京都23区の中央区に位置し、千代田区・港区・台東区・江東区に接しており、患者様も多くご来院しています。
また、山手線の沿線上の方も多くいらっしゃり、品川区・目黒区・渋谷区・新宿区・文京区・台東区・墨田区・江東区などからも患者様は多くいらっしゃっています。
都内で遠い区でも、23区内では多く患者さんはいらっしゃっていて、大田区・世田谷区・杉並区・中野区・豊島区・荒川区・江戸川区からも毎月ご来院されています。
また東京都ではないですが、川崎市や横浜市など県外からも統合失調症の患者様がいらっしゃっています。
統合失調症の治療をお考えの方は、ぜひ一度当院の無料カウンセリングをご利用ください。
記事執筆者

医療法人 回生會 理事長
みぞぐちクリニック 院長
溝口 徹
所属・資格
- 栄養解析医
- 栄養解析レポート監修
- 社)オーソモレキュラー栄養医学研究所 代表理事
- 日本抗加齢医学会 評議員
- 2018年国際オーソモレキュラー医学会 Hall of Fame
- 2020年第2回日本オーソモレキュラー医学会総会 会頭











