オーソモレキュラー栄養療法 (旧 新宿溝口クリニック)
 アクセス
アクセス
- 診療時間
- 平日 9:30-13:00、14:30-18:00
- 休診日
- 木・日祝・第2水午後・季節休暇
お悩み・疾患別治療 SYMPTOMS
- 慢性疲労症候群の無料カウンセリング
- 慢性疲労症候群をとりまく現状
- 当院での慢性疲労症候群の治療法
- 慢性疲労症候群治療の料金(目安)
- よくあるご質問
オーソモレキュラー栄養療法
みぞぐちクリニックへは慢性疲労症候群のご相談をする方が多くご来院されています。
患者様にはまず無料カウンセリングを受けていただいております。
みぞぐちクリニックの
慢性疲労症候群
無料カウンセリング
当院の無料カウンセリングは
このような方にお勧めしています
副腎疲労タイプ

- とにかく疲れている
- コーヒーを飲まないと動けない
- 毎日ストレスを強く感じている
- 夕方になるにつれて元気になってくる
- 頭がぼーっとしてしまい考えている途中でわからなくなってしまう
- 気力や精力が減退している
甲状腺低下タイプ

- 浮腫む
- 髪の毛がよく抜ける
- あまり食べていないのに太りやすくなっている
- 強い眠気がある
- 記憶力が落ちちょっとしたミスが増えた
- 疲労感
低血糖タイプ

- 大きな理由はないがイライラや不安がある
- 頭痛や体の緊張感がある
- 食後眠くなる事が多い
- 脱力感があり夕方頃から元気が出てくる
混合型タイプ

- とにかく疲れている
- 不安感や鬱っぽさ意欲の低下がある
- 強い眠気がある
- 朝起きられない
- 体の緊張感がある
- 浮腫みが強い
- 傷やケガの治りが遅い
慢性疲労症候群とオーソモレキュラー栄養療法
慢性疲労症候群をとりまく現状

慢性疲労症候群は、旧厚生省が研究班を作り病気の原因と治療について調査研究を行いました。ところが、明確な原因を特定することができず、そのために治療法も確立されることがありませんでした。
その後、慢性疲労症候群との関連が指摘されていた痛みを中心とする病態である線維筋痛症なども同じ概念から理解されるようになり現在に至っています。
つまり原因が特定されない慢性的な強い疲労や痛みに対して、現代の医療では対症療法に終始することが治療として継続されています。処方される薬剤には新しいタイプの抗うつ剤や鎮痛剤が用いられることが多く、長期間にわたり服用することにもなるため副作用の可能性も高くなります。
オーソモレキュラー栄養療法では、どのような症状や病気であっても、基本的には詳細な血液検査によって栄養状態を把握し、その結果から最適な食事と栄養素の補充を行います。そして慢性疲労症候群や線維筋痛症などでは、とくに重要視するポイントがあります。
それは、脳を含む体内でのエネルギー産生が円滑に行われているかどうかと、疲労や筋肉の痛みやこわばりの原因になる活性酸素や乳酸の代謝が円滑に行われているかどうかについて、通常の病気と比較して詳しく評価し対応することです。
慢性疲労症候群や線維筋痛症では、エネルギー産生が著しく低下していることが多くあり、日常生活に支障が生じるようになります。
体内でのエネルギー産生には、多くのホルモンも関与することになるため、通常の栄養状態の検査に副腎や甲状腺などのホルモン分泌臓器の機能も検査することになります。
副腎の機能が低下している副腎疲労症候群と甲状腺機能が低下した甲状腺機能低下症で起こる症状について表にまとめてみました。
副腎疲労症候群で見られる症状
引用:医者も知らないアドレナル・ファティーグ ジェームス・L・ウィルソン著、本間良子訳、本間龍介監修
- いつも疲れていて、疲れがとれない
- 朝、起きるのがつらい
- コーヒーやコーラを飲まないと、しゃきっとしない
- 毎日ストレスを感じている
- 塩かっらいものや、甘いものを、無性に食べたくなる
- イライラや不安感、倦怠感に悩まされている
- 病気や怪我からの回復に、長い時間がかかってしまう
- 頭がボーっとしたり、記憶が曖昧だったりしている
- 性欲や気力が減退している
甲状腺機能低下症で見られる症状
引用:甲状腺機能低下症 | 日本内分泌学会
- 疲労感、無気力、むくみ、寒がり、傾眠(強い眠気)
- 体重増加、動作緩慢、記憶力低下、便秘
- 皮膚乾燥、体毛の脱毛
- 月経異常や不妊、流早産や妊娠高血圧症候群などと関連
- 甲状腺ホルモンは、妊娠の成立や維持、子供の成長や発達にも重要なホルモン
副腎疲労症候群と甲状腺機能低下症で起こる症状は、共通するものが多いことが分かります。さらに副腎と甲状腺は互いに影響しあうことが多く、常に両方を評価して治療法を検討することがとても大切になります。
副腎疲労症候群は、通常の保険医療制度では病気として認められていないため診断と治療の対象にならず正しく治療されることはありません。
また甲状腺機能低下においては、一般的な基準値で評価すると甲状腺の機能を正しく評価することができず慢性疲労症候群や線維筋痛症にたいして正しく評価されません。
また、みぞぐちクリニックにて20年にわたり検査している低血糖症が強い疲労や痛みの原因になることは知られていません。
慢性疲労症候群や線維筋痛症の症状に低血糖症が深く関係しているため、血糖コントロールを正しく評価することは、治療の基本になる食事方法を正しく指導するためにとても大切なことになります。
慢性疲労症候群と低血糖症の関係
正常の血糖のコントロール【図1】が維持できない状態である低血糖症のうち、無反応性低血糖症の場合にはグラフ【図2】のようにブドウ糖を摂取しても血糖値の上昇が得られず、とても強い疲労感とときに抑うつ感を自覚します。
【図1】
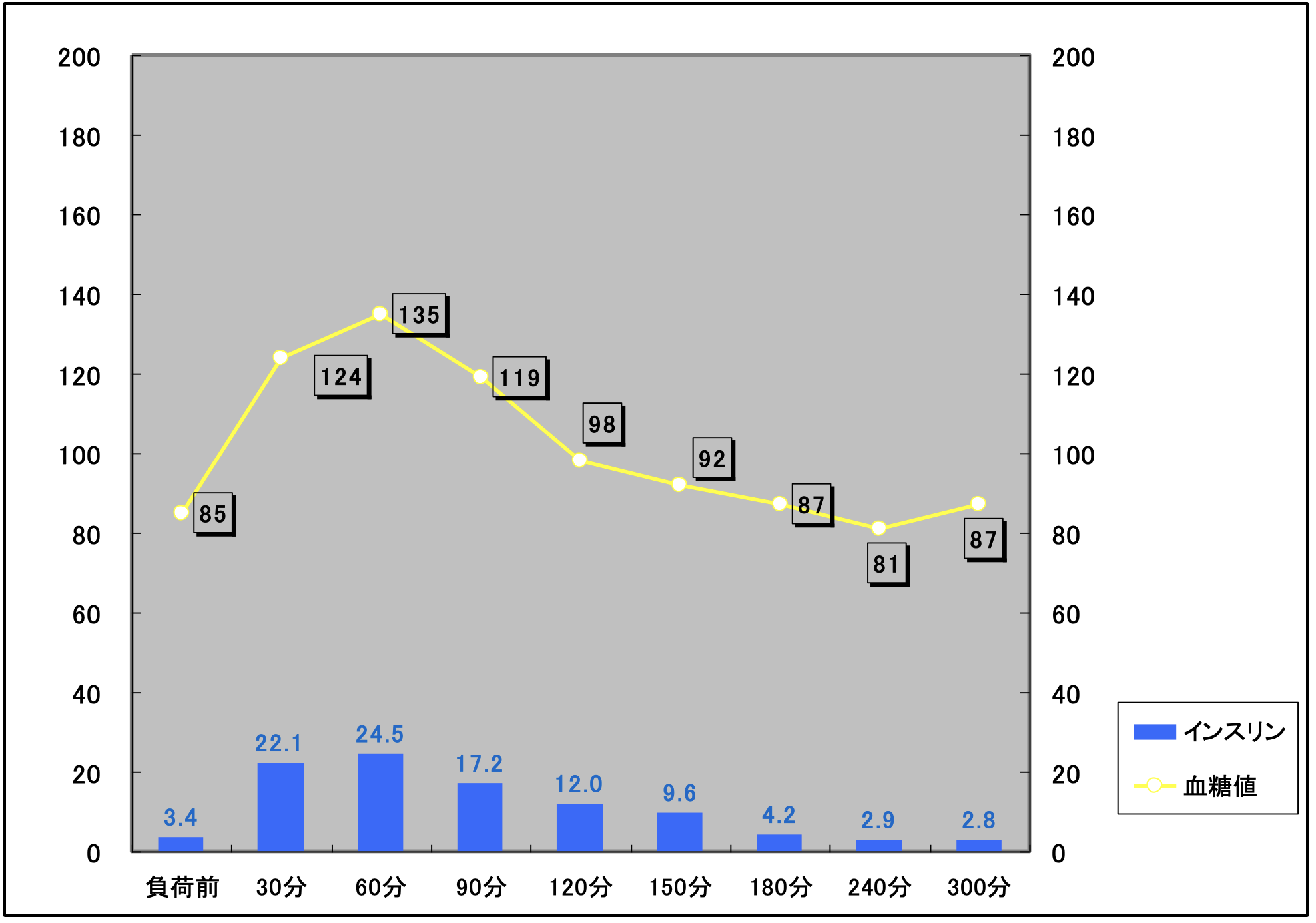
【図2】
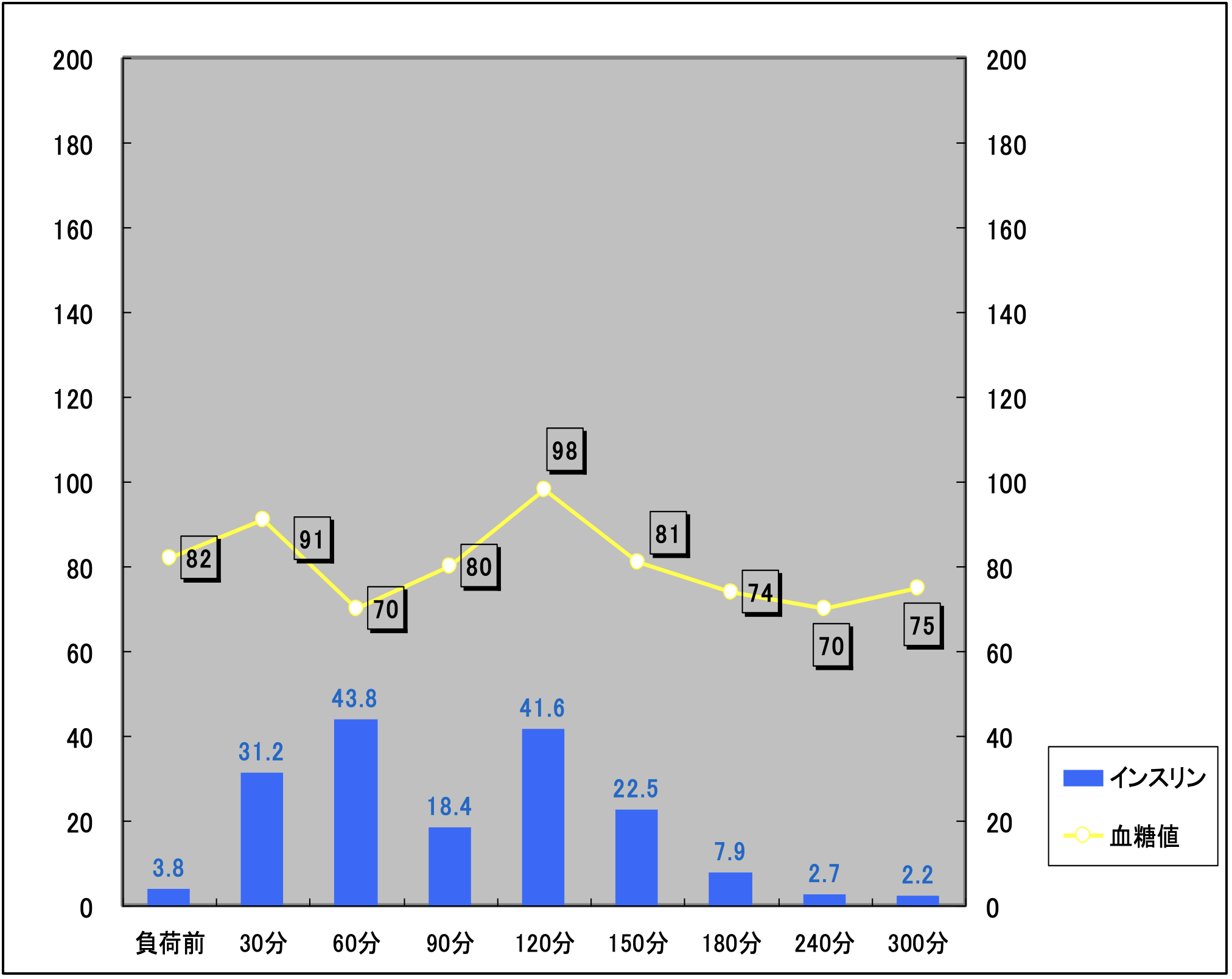
当院での慢性疲労症候群の治療法
タイプ別の検査・治療の流れ
副腎疲労タイプ
基本検査セット+副腎ストレス指数パネル+消化器問診
→通常の治療の流れ+DHEAが処方の場合はDHEA服用後一ヶ月でDHEAsのみ単独検査・2週間後診察
※副腎ストレス指数パネルは二回目以降は不要DHEAsで代用
甲状腺低下タイプ
基本検査セット+甲状腺セット
→通常の治療の流れ+甲状腺薬処方の場合は甲状腺薬服用後一ヶ月で甲状腺のみ単独検査・2週間後診察
低血糖タイプ
基本検査セット+糖負荷検査
→通常の治療の流れ(糖負荷は初診時とか別日で検査可能)
混合型タイプ
基本検査セット+甲状腺セット+副腎ストレス指数+消化器問診
→通常の治療の場枯れ+DHEA・甲状腺薬処方の場合は服用後一ヶ月で・DHEAs・甲状腺のみ単独検査・2週間後診察
※副腎ストレス指数パネルは二回目以降は不要DHEAsで代用
※男性の場合は遊離テストステロン検査を追加
※コロナウィルス感染症やウイルス感染後、症状があらわれている場合はDダイマーを追加
※通常の治療の流れ:初診時検査→4〜5週間後以降結果診察→1か月後経過診察→2.3か月後二回目検査→4〜5週間後以降結果診察
慢性疲労症候群治療の料金(目安)
| 初回基本プラン |
|---|
|
52,800円 初回基本プランに含まれるもの ・詳細な血液検査+栄養解析レポート ・診察料 5回分 |
※追加検査が発生する場合があります。追加検査の料金の詳細などは診療料金をご覧ください。
| 月々のサプリ代 |
|---|
| 2万円~6万円 |
よくあるご質問
- 慢性疲労症候群は栄養療法で改善するのでしょうか?
- 疲労感と栄養状態は深く関係しています。疲れで当院を受診される方は多く、足りない栄養素の補充とお食事の変更により多くの方が改善されています。
- 色々な検査をして、すべての検査で異常はなしでした。栄養療法でまた検査をする必要がありますか?
- 一般的な検査では項目が少ないため、栄養状態を十分に推し量ることは難しいです。様々な原因を探り症状を改善するために、栄養療法での詳細な血液検査をおすすめしています。
- 食事や生活習慣は気を付けており、健診でもA判定ですが慢性疲労の症状があります。栄養不足が原因の可能性はありますか?
- あります。健診で病気と診断されなくても、栄養不足で様々な症状が引き起こされます。血液データをもとに一人ひとりに合った食事やサプリメントのご提案をすることで、慢性疲労の症状が改善することが多いです。
- 夕方の疲労感が強く家事や仕事ができないことがあります。栄養療法で改善しますか?
- 夕方の疲れには血糖コントロールが深く関係しています。糖尿病と診断されていなくても、血糖の乱高下が起きており、血糖を安定させることで症状が改善するケースが多くあります。
- 甘い物はあまり食べませんが、炭水化物(ご飯、パン、麺類)をよく摂ります。疲労と関係がありますか?
- あります。糖質は甘いものだけではなく、炭水化物にも多く含まれています。糖質を多くとると、本来エネルギー代謝に必要な栄養を消費してしまい、疲労につながります。その方に合った糖質量や食べ方のご提案をいたします。
一般的な治療法
慢性疲労症候群(chronic fatigue syndrome:CFS)とは

慢性疲労症候群とは、身体診察や臨床検査で客観的な異常が認められない状況で、日常生活を送れないほどの重度の疲労感(疲れ)が6ヶ月以上の長期間続く状態をいいます。
以前から米国には慢性疲労症候群(CFS)という病名を変えたいという声がありました。fatigue(疲労)という用語が米国では「怠け者」と誤解されるというのです。そのために英国学派が使っている病名、筋痛性脳脊髄炎(myalgic encephalo-myelitis:ME)と一緒にして、慢性疲労症候群:CFS/筋痛性脳脊髄炎:MEと言うのが一般的でした。
その後2015年、全米科学アカデミー(NAS)の1部門である米国医学研究所(IOM)により、慢性疲労症候群という病名はstigmatization(汚名を着せられること)、trivialization(軽視すること)という意味に取られるから、全身性活動(労作)不耐症(Systemic Exertion Intolerance Disease:SEID)と病名を変更しました。
米国では、実に25%もの人が慢性的な疲労(疲れ)があると報告していますが、慢性疲労症候群の条件を満たす人はその内わずか0.5%(200人に1人)です。この症候群は主に20~50歳の人で見られ、男性よりも若年の女性や中年の女性でより多くの記述がありますが、小児を含むどの年代の人でも認められています。また、几帳面、真面目、正義感の強い性格などの方が発症しやすいと言われています。
慢性疲労症候群の原因
多くの研究が行われているにもかかわらず、慢性疲労症候群の原因は分かっていません。原因が1つなのか複数なのか、身体的なものか精神的なものかなどについて議論が続いていますが、いずれにしても現れる症状はその人にとって本物かつ現実のものです。
この症候群には最終的に、遺伝的素因、微生物や毒素への曝露、その他の身体的・精神的要因など、複数の原因があることが判明するだろうと考えている研究者もいます。
感染性疾患
一部の研究では、慢性疲労症候群の可能性のある原因として、エプスタイン-バーウイルス、サイトメガロウイルス、ライム病を引き起こす細菌、カンジダ(真菌)による感染が示唆されていました。しかし、現在の研究では、このような感染は原因ではないことが示唆されています。
加えて、他の感染症(例えば風疹ウイルス、ヘルペスウイルス、ヒト免疫不全ウイルス[HIV]によるもの)がこの症候群に関連していることを示す証拠も存在しません。
免疫学的異常
免疫システムの軽微な異常が原因である可能性があります。包括的に免疫調節異常と呼ばれているものです。
ただし、どの異常もこの症候群に特有の特徴を示しているものはありません。慢性疲労症候群の患者は免疫システムに医学的に深刻な問題がみられるわけではありません。
アレルギーが原因であることを示す証拠はありませんが、患者の約65%はアレルギーの既往を報告しています。内分泌の病気や、精神障害の中で、慢性疲労症候群の原因であることが示されたものはありません。
遺伝および環境に関する要因
慢性疲労症候群は家族性の病気と考えられており、このことは、この症候群が遺伝的な要素や環境的な要素によって引き起こされることを裏付けている可能性があります。
ただ、同じ家族では身体的ストレスや精神的ストレスに対する反応が似通っていたり、同じような物質にさらされているという可能性もあります。
慢性疲労症候群の症状

慢性疲労症候群は多くの場合、ストレスになる出来事の後で通常は突然発症しますが、発症前には上手く生活できており、機能的にも問題がなかったケースがほとんどです。
主な症状は疲労(疲れ)です。
この疲れは日常生活に支障があるほど重度で、通常6ヶ月以上続きます。
朝起きた時からひどい疲れを感じ、それが1日中続きます。
この疲労は、しばしば身体活動や精神的ストレスを感じているときに悪化します。
ただし、筋力の低下、関節や神経の異常などの証拠がみられることはありません。
ウイルス感染症様の症状が出ているときかその後で極度の疲れが生じ、発熱、鼻水、リンパ節の痛みや圧痛が伴います。
しかし多くの人では、先にウイルス感染様の症状が出ることなしに疲れが現れ始めます。
そのほかに、集中力の低下、不眠、喉の痛み、頭痛、関節痛、筋肉痛、腹痛などの症状が現れることもあります。
抑うつがよくみられます。
特に症状が重度であるか、悪化しつつあるときにその傾向があります。
症状には、関連疾患である可能性がある線維筋痛症と重なる部分がしばしばみられます。
- 社会生活や日常生活ができないほどの疲労感
- 記憶力、集中力の低下
- 筋肉痛
- 関節痛
- のどの痛みや微熱などの風邪様症状
- 首やわきの下のリンパ節の腫大や圧痛
- 睡眠障害
- 頭痛
- 低血圧
- 胃腸が過敏
- 体の体温調節がうまくなく、暑いのも寒いのも苦手
- 音や光に対して過敏
- 立ち上がった直後などに動悸やめまいがする
- ちょっとした運動でひどく疲れる
- 気力がわかない、憂鬱になる
慢性疲労症候群の診断
慢性疲労症候群の診断を確定できる臨床検査はありません。
そのため慢性疲労症候群を疑った場合、まずは内科受診をお勧めします。
内科でよく似た症状を引き起こす可能性のあるほかの疾患を否定する必要があります。
貧血、電解質異常、腎不全、炎症性疾患(例えば関節リウマチ)、心疾患、睡眠障害、甲状腺や副腎の疾患などを否定するために血液検査や心電図などを行います。
身体的な病気の可能性がないとされた場合は、次に心療内科・精神科を受診しうつ病などの精神疾患を除外します。
慢性疲労症候群の診断が下せるのは、薬の副作用も含め、この疲労やほかの症状を説明できる他の原因が見つからなかった場合に限られます。
2015年全米科学アカデミー(NAS)の1部門である米国医学研究所(IOM)により、この体力を奪う疾患の妥当性を認め、診断基準を簡素化しました。診断基準では次の3つの症状が認められる必要があります。
- 職業的、教育的、社会的または個人的活動を、発病前の水準まで広げる能力が大幅に低下するかまたは損なわれている状態が6ヶ月以上続き、かつ、しばしば顕著で新たな、または明らかな発症として起こり(これまで続いてきたものではない)、過度の継続的労作の結果ではなく、休息しても実質的に軽減されることのない疲労を伴う
- 身体活動に伴い症状が悪化する
- 睡眠をとっても疲れがとれない
また、次の症状のうち少なくとも1つが認められる必要もあります。
- 思考困難
- 起立時に頭のふらつきやめまいを感じ、横になると治まる
症状の頻度と重症度は医師が評価する必要があります。これらの症状が50%以上の期間において中等度、かなり、重度の度合いでみられなければ、医師は慢性疲労症候群の診断を再検討します。
慢性疲労症候群の治療
慢性疲労症候群の症状は多くの場合、時間の経過につれて軽減していきます。
ただし、症状が消失するまでには何年もの年数がかかることが多く、またすべての症状が消失するわけでもありません。
患者さんは、どの機能が失われたのかという点よりもどの機能を取り戻せるのかという点に集中したほうが、回復の度合いが上がる可能性があります。
-
認知行動療法
認知行動療法では、回復に役立つ可能性のある、将来に対する前向きな見通しを損ねるような、後ろ向きの思考を転換することを目的とした、通常は短期間の精神療法を行います。 -
段階的運動
休養は、長く取りすぎるとデコンディショニングが起こり、慢性疲労症候群の症状を実際に悪化させることがあります。
ウォーキング、水泳、サイクリング、ジョギングなどの有酸素運動を、医療専門家の綿密な監督の下で徐々に始めて定期的に続けることにより(段階的運動プログラム)、疲労感を改善し、身体機能を高めることができます。体系化された正式なリハビリテーションが最良です。 -
薬物療法
具体的な症状(痛み、抑うつ、不眠など)の治療が行われます。
慢性的な疲れ自体を緩和するために多様な薬や代替療法が試みられています。抗うつ薬やコルチコステロイドなど、少数の患者さんに改善がみられる治療法も多数あるようですが、患者さん全員に明らかに有効な治療法はありません。患者さんが違えば症状も異なり、また症状が自然に現れたり消えたりするため、どの治療法が有効なのか判断することは困難である可能性があります。
薬の比較試験において慢性疲労症候群の治療に効果的と証明された薬物療法はこれまでのところありません。インターフェロンの投与、免疫グロブリンの静脈内投与、抗ウィルス薬投与など、考えられる原因を対象とした治療法もいくつかいくつか試みられていますが、大半が期待はずれであり危険である可能性もあります。
漢方薬が使われることもあります。 -
抗酸化療法
ビタミンCやコエンザイムQ10、ビタミンB群、EPAやDHAなどの魚油のサプリメント、イブニングプリムローズ(月見草)オイルもよく使用されています。
慢性疲労症候群のセルフケア
-
規則正しい生活をしましょう
太陽と共に起き太陽の光を浴びましょう。体内時計がリセットされて、リズムが整います。午後11時には眠る生活がベストです。早寝早起きは免疫力を回復させ、ホルモンバランスを整えます。 -
バランスのとれた食事を摂りましょう
麺類や菓子パン、丼ものなど炭水化物に偏った食事ではなく、たんぱく質や野菜をしっかり食べるようにしましょう。夕方以降のカフェイン摂取も要注意です。 -
甘い物の摂りすぎに注意
疲れていると甘い物が食べたくなりますが、糖質の摂りすぎはビタミンB群を消耗してしまい、疲労回復には逆効果です。 -
軽い運動を行うようにしましょう
ストレッチやウォーキングなどできることから始めましょう。交感神経を活発にしたい朝は、ラジオ体操やウォーキングのような運動が有効ですが、副交感神経を優位にしたい夜はストレッチがおすすめです。 -
夜はぬるめのお風呂でリラックス
38~40℃のぬるめのお風呂や足浴で副交感神経の働きをよくし、心身の緊張をほぐします。 -
生きがいを持つ
仕事や家事だけの毎日では、気持ちの張りが失われてきます。「これがあるからこそ頑張れる」と思える趣味や生きがいは必要です。 -
大いに笑おう
笑うとウィルスを撃退するNK(ナチュラルキラー)細胞が活性化。ストレスに強くなります。作り笑いでも免疫力があがるそう。
慢性疲労症候群の
患者様のご来院エリアマップ
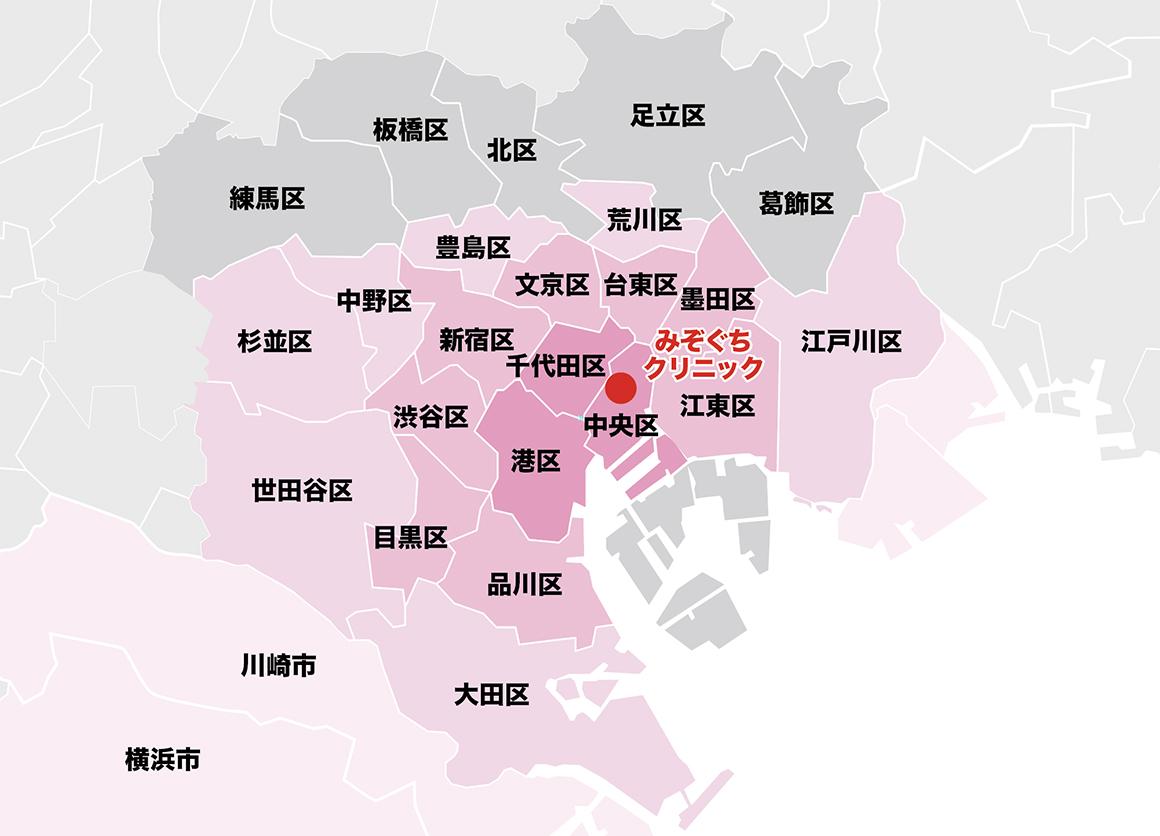
みぞぐちクリニックは、東京都中央区八重洲に位置し、JR東京駅八重洲北口から徒歩4分の八重洲仲通りビル11階に位置します。
八重洲は東京都23区の中央区に位置し、千代田区・港区・台東区・江東区に接しており、患者様も多くご来院しています。
また、山手線の沿線上の方も多くいらっしゃり、品川区・目黒区・渋谷区・新宿区・文京区・台東区・墨田区・江東区などからも患者様は多くいらっしゃっています。
都内で遠い区でも、23区内では多く患者さんはいらっしゃっていて、大田区・世田谷区・杉並区・中野区・豊島区・荒川区・江戸川区からも毎月ご来院されています。
また東京都ではないですが、川崎市や横浜市など県外からも慢性疲労症候群の患者様がいらっしゃっています。
慢性疲労症候群の治療をお考えの方は、ぜひ一度当院の無料カウンセリングをご利用ください。
記事執筆者

医療法人 回生會 理事長
みぞぐちクリニック 院長
溝口 徹
所属・資格
- 栄養解析医
- 栄養解析レポート監修
- 社)オーソモレキュラー栄養医学研究所 代表理事
- 日本抗加齢医学会 評議員
- 2018年国際オーソモレキュラー医学会 Hall of Fame
- 2020年第2回日本オーソモレキュラー医学会総会 会頭












